Aufgrund der Häufung von Insolvenzen zu Beginn des Jahres 2023 wird den Problemen, mit denen der Pflegebereich konfrontiert ist, und dem damit verbundenen Risikomanagement derzeit besondere Aufmerksamkeit geschenkt. Dabei kämpft die Pflege bereits seit einigen Jahren mit den kumulativen Auswirkungen der internen und externen Herausforderungen. In der folgenden Analyse wirft die Redaktion einen Blick auf Pflegeeinrichtungen, die nach weniger als einem Jahr wieder schließen mussten, weil sie den Herausforderungen nicht gewachsen waren.
Inhaltsverzeichnis:
Gerade im Bereich der vollstationären Pflege erleben wir seit Jahren einen stagnierenden Markt – aber auch die ambulante Pflege steht vor großen Herausforderungen. Der Fachkräftemangel und die Alterung der Gesellschaft verschärfen die Probleme. Zwar sind nach wie vor Neugründungen in allen Pflegesegmenten zu verzeichnen (allein im Jahr 2022 wurden 107 neue vollstationäre Pflegeheime, 470 Pflegedienste und 292 Tagespflegen eröffnet), doch wenn diese nicht am Markt bestehen können, helfen sie nicht nur nicht bei der Versorgung pflegebedürftiger Mitbürgerinnen und Mitbürger, sondern schaden auch der Branche, indem sie Fachkräfte aus anderen Bereichen binden und kurzfristige Ausweichlösungen für Pflegebedürftige und ihre Angehörigen provozieren.
Zur Methodik
Für die Analyse wurden alle Pflegedienste, Pflegeheime, Betreutes Wohnen, Tagespflegen und Wohngruppen ausgewertet, die von 2018 bis zum ersten Quartal 2023 neu in die Pflegedatenbank aufgenommen wurden. Die Pflegedatenbank wird monatlich auf Basis der aktuellen Daten der Krankenkassen aktualisiert, darüber hinaus wird die Datenqualität durch tägliche Meldungen und mehr als 1.000 Recherchestunden pro Monat auf höchstem Niveau gehalten. Die Neugründungen in den Bereichen Pflegeheime, Pflegedienste und Tagespflege basieren auf den neu gemeldeten IK-Nummern, die Neugründungen bei betreuten Wohnanlagen und Wohngruppen auf den Meldungen der Betreiber sowie auf manuellen Recherchen und dem Bauradar. Erlischt die IK-Nummer eines Standortes, der bisher in unserer Pflegedatenbank geführt wurde, so erfolgt eine manuelle Überprüfung durch das Datenteam, ob es sich um eine Schließung oder eine Übernahme handelt.
Für die vorliegende Analyse wurden alle Standorte berücksichtigt, bei denen der Zeitraum zwischen Neueintrag und Passivstellung in der Pflegedatenbank weniger als 12 Monate betrug. Diese Kriterien ermöglichen es, gezielt Einrichtungen zu identifizieren, die in relativ kurzer Zeit nach ihrer Gründung wieder geschlossen wurden.
Ergebnisse: Unterschiedliches Risikomanagement bei Pflegediensten und Pflegeheimen
In den Jahren 2019 bis zum ersten Quartal 2023 wurden insgesamt 169 Pflegestandorte geschlossen. Diese verteilen sich auf 105 Pflegedienste, 28 Wohngruppen, 16 Tagespflegen, 11 betreute Wohnanlagen und 9 Pflegeheime. Bereits hier zeigt sich, dass insbesondere stationäre Konzepte wie Pflegeheime aufgrund der notwendigen langfristigen Planung, der damit verbundenen Immobilien und der dahinter stehenden Investoren weniger anfällig für kurzfristige Schließungen sind. Anders verhält es sich bei ambulanten Konzepten wie Pflegediensten, deren Gründung auch mit deutlich geringeren Hürden verbunden ist, was auch das Risikomanagement beeinflusst. Auch die Anzahl der geschlossenen Wohngruppen kann mit den Pflegediensten in Einklang gebracht werden, da Wohngruppen ebenfalls einfacher zu gründen sind als ganze betreute Wohnanlagen und direkt von einem Pflegedienst versorgt werden müssen.
Die Verteilung der geschlossenen Pflegeangebote nach Art des Betreibers zeigt, dass insbesondere private Betreiber den Großteil (138) der geschlossenen Standorte stellen. Auch dies lässt sich sowohl mit der Struktur des Pflegedienstsektors erklären, der überwiegend von privaten Betreibern geprägt ist, als auch mit der generellen Struktur der gemeinnützigen Betreiber, die über größere Netzwerke und finanzielle Mittel verfügen, um auch einen in Schwierigkeiten geratenen Pflegedienst über Wasser zu halten.
Im direkten Vergleich der Pflegedienste, die vor ihrer Schließung noch vom Medizinischen Dienst begutachtet wurden, zeigt sich, dass diese mit durchschnittlich 50 versorgten Patienten zudem deutlich unter dem Durchschnitt von 119 versorgten Patienten liegen, den ein Pflegedienst im Mittel aufweist. Auch die Bewertung der pflegerischen Leistungen erfolgte im Schnitt mit der Note 2,2 – auch hier liegt der Durchschnitt der Pflegedienste deutlich besser bei 1,3. Die Pflegedienste, die sich weniger als ein Jahr am Markt behaupten konnten, versorgten demnach nicht nur weniger Patienten als der Durchschnittspflegedienst, sondern lieferten nach Einschätzung des Medizinischen Dienstes auch eine schlechtere Qualität.
Bei den geschlossenen Pflegeheimen zeigt sich ein ähnliches Bild – im Durchschnitt wiesen die geschlossenen Pflegeheime 41 vollstationäre Plätze auf – bei einem Durchschnitt von sonst rund 78 Plätzen. Aufgrund der Umstellung der Bewertungsstruktur im Oktober 2019 und der durch die Coronapandemie bedingten Aussetzung der Bewertungen in den meisten Heimen ist ein Vergleich der medizinischen Versorgung nicht möglich
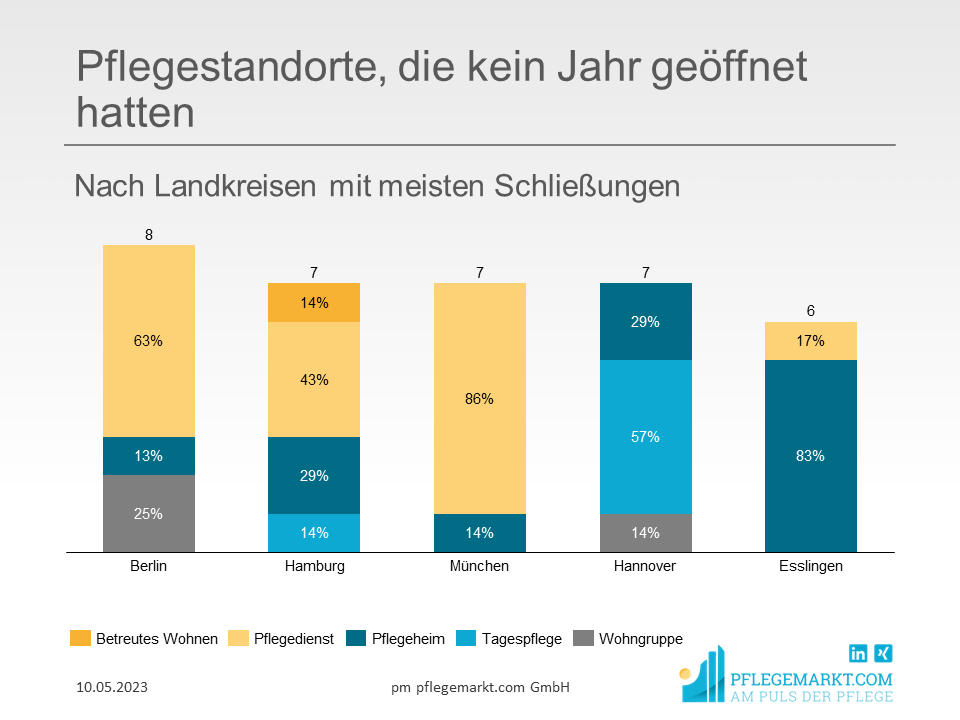
Nachvollziehbare Ergebnisse zeigen sich auch bei einer Fokussierung auf die Kreise mit den meisten geschlossenen Pflegeangeboten, die weniger als ein Jahr am Markt waren. Mit Berlin, Hamburg und München sind hier insbesondere Großstädte vertreten, in denen die Konkurrenz zwischen den Angeboten hoch ist. Fachkräfte werden abgeworben, Kunden haben eine große Auswahl an anderen Angeboten.
Ursachen und Herausforderungen: Deutliche Auswirkungen der Corona-Pandemie
Bei der Betrachtung der Schließungen in den einzelnen Jahren zeigt sich ein deutliches Bild in Bezug auf die Corona-Pandemie: Die meisten geschlossenen Pflegeangebote wurden in den Jahren 2020 (50) und 2021 (47), dem Höhepunkt der Corona-Pandemie, verzeichnet. Insgesamt 40 Pflegedienste, vier Pflegeheime, vier Tagespflegen und zwei betreute Wohnanlagen, die 2019 oder Anfang 2020 gegründet wurden, schlossen bis Dezember 2020 nach weniger als einem Jahr Betrieb.
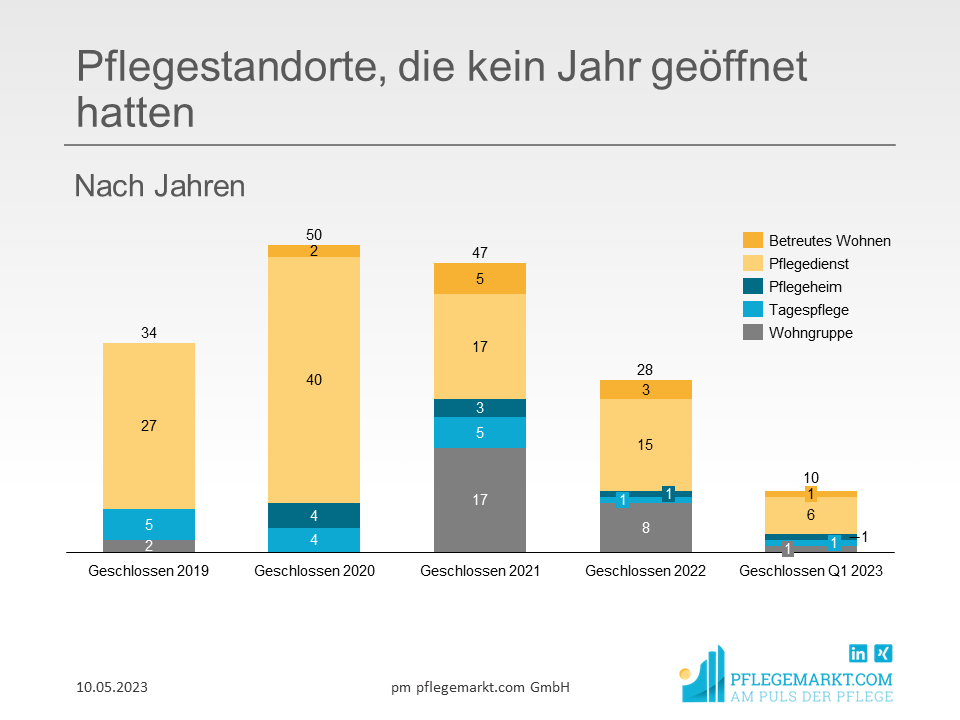
Wie unvorbereitet auch die vollstationären Pflegeheime auf die großen Herausforderungen der ersten Pandemiejahre reagierten, zeigt ein Blick auf die Zahl der in diesen Jahren geschlossenen Heime, die weder vorher noch nachher einen solchen Höchststand erreichte. Insgesamt stieg die Zahl der Pflegeangebote, die nach weniger als einem Jahr wieder geschlossen werden mussten, von 2019 (34) auf 2020 um 47 Prozent an und blieb auch im Jahr 2021 relativ stabil, bevor die Zahl der Pflegeangebote, die nach weniger als einem Jahr wieder geschlossen werden mussten, im Jahr 2022 sogar wieder unter das Niveau von 2019 sank, was allerdings auch auf den leichten Rückgang der Neugründungen in den Pandemiejahren insgesamt zurückzuführen sein kann.
Zusammenfassung: Gründe für die Schließungen
- Finanzielle Herausforderungen: Pflegeeinrichtungen stehen vor finanziellen Herausforderungen, insbesondere bei einer ungünstigen Kombination von hohen Betriebskosten, niedrigen Vergütungen durch die Kranken- und Pflegekassen und unzureichender Auslastung. Dies kann zu finanziellen Engpässen und letztlich zur Schließung der Einrichtung führen.
- Mangelnde Nachfrage: Wenn die Nachfrage nach den angebotenen Pflegeleistungen gering ist oder die Einrichtung Schwierigkeiten hat, genügend Kunden zu gewinnen, kann dies zu einer unzureichenden Auslastung führen. Dies kann dazu führen, dass die Einrichtung wirtschaftlich nicht überlebensfähig ist und geschlossen werden muss.
- Qualitätsprobleme: Pflegeeinrichtungen, die nicht in der Lage sind, die erforderlichen Qualitätsstandards und Vorschriften einzuhalten, können mit rechtlichen Konsequenzen konfrontiert werden. Dies kann zu behördlichen Sanktionen führen, die den Betrieb beeinträchtigen und schließlich zur Schließung führen können.
- Fachkräftemangel: Der Mangel an qualifiziertem Personal, insbesondere an Pflegekräften, kann zu einer unzureichenden Versorgung der Bewohner führen. Wenn es einer Einrichtung nicht gelingt, genügend qualifiziertes Personal zu gewinnen und zu halten, kann dies zu Qualitätsproblemen und einem schlechten Ruf führen, was letztlich zur Schließung der Einrichtung beitragen kann.
- Unzureichendes Risikomanagement: Ein unzureichendes Risikomanagement kann die Überlebensfähigkeit einer Pflegeeinrichtung gefährden. Dazu gehört das Nichterkennen und Nichtbeherrschen potenzieller Risiken wie finanzielle Unsicherheit, mangelnde Diversifizierung der Einnahmequellen, unzureichende Personalplanung und fehlende Kontinuitätsstrategien.
Erforderliches Risikomanagement für Pflegeeinrichtungen:
- Finanzielles Risikomanagement: Pflegeeinrichtungen sollten über eine solide Finanzplanung und -überwachung verfügen, um finanzielle Engpässe frühzeitig erkennen und entsprechende Maßnahmen ergreifen zu können. Dazu gehören eine sorgfältige Kostenkontrolle, die Diversifizierung der Einnahmequellen und die regelmäßige Überprüfung der Vergütungsvereinbarungen mit den Kranken- und Pflegekassen.
- Qualitäts- und Compliance-Risikomanagement: Es ist wichtig, dass Pflegeeinrichtungen ein effektives Qualitätsmanagement etablieren, um die Einhaltung gesetzlicher Vorschriften und Qualitätsstandards zu gewährleisten. Dazu gehören regelmäßige Überprüfungen, interne Audits und Mitarbeiterschulungen.
- Personalrisikomanagement: Pflegeeinrichtungen sollten Strategien zur Bewältigung des Fachkräftemangels entwickeln, wie z. B. gezielte Personalbeschaffung, Mitarbeiterbindung, Weiterbildungsprogramme und eine angemessene Arbeitsplatzkultur. Ein angemessenes Personalschlüssel-Management ist entscheidend, um eine ausreichende Versorgung der Bewohner zu gewährleisten und die Arbeitsbelastung der Mitarbeiter zu reduzieren. Zudem sollte eine effektive Kommunikation und Zusammenarbeit zwischen den verschiedenen Berufsgruppen in der Einrichtung gefördert werden.
- Risikomanagement der Nachfrage: Um die Nachfrage nach Pflegeleistungen zu sichern, sollten Pflegeeinrichtungen umfassende Marktforschung betreiben und die Bedürfnisse potenzieller Kunden kennen. Aufgrund des demografischen Wandels und veränderter Kundenpräferenzen können Anpassungen des Leistungsangebots, wie z.B. spezialisierte Pflegekonzepte oder neue Wohnformen, notwendig werden. Darüber hinaus sollte eine aktive Marketingstrategie verfolgt werden, um den Bekanntheitsgrad der Einrichtung zu steigern und neue Kunden zu gewinnen.
- Kontinuitätsplanung: Pflegeeinrichtungen sollten über einen umfassenden Kontinuitätsplan verfügen, der Maßnahmen zur Bewältigung unvorhergesehener Ereignisse wie Naturkatastrophen oder Pandemien enthält. Dazu gehören die Sicherstellung der Kommunikation mit den Bewohnern, ihren Angehörigen und den zuständigen Behörden, die Bevorratung mit medizinischem Material und die Erstellung von Notfallplänen für den Personalbedarf.
- Kontinuierliches Qualitäts- und Risikomanagement: Regelmäßige Qualitäts- und Risikoüberprüfungen sollten in den Betriebsablauf integriert werden. Dazu gehören interne Audits, Feedbackmechanismen von Bewohnern und Angehörigen, regelmäßige Mitarbeiterschulungen sowie die Umsetzung von Verbesserungsmaßnahmen bei erkannten Risiken oder Mängeln.
- Kooperation und Netzwerkbildung: Pflegeeinrichtungen können von der Zusammenarbeit mit anderen Akteuren im Gesundheitswesen profitieren, z.B. mit anderen Pflegeeinrichtungen, Krankenhäusern, Ärzten und ambulanten Diensten. Durch den Austausch von Best Practices, die Bildung von Netzwerken und die Zusammenarbeit in der Versorgung können Synergien genutzt und Risiken reduziert werden.
Ein effektives Risikomanagement in Pflegeeinrichtungen ist entscheidend für die langfristige Stabilität und Qualität der Versorgung. Durch frühzeitiges Erkennen und proaktives Management potenzieller Risiken können Schließungen minimiert oder vermieden werden.


Kommentar schreiben